10. Estreptococos grupo A
(S.pyogenes)
Los estreptococos del grupo A son bacterias que suelen estar presentes en la garganta y sobre la piel. La mayoría de las infecciones por GAS producen enfermedades relativamente leves, como el estreptococo de garganta y el impétigo. Sin embargo, en ciertas ocasiones estas bacterias pueden provocar enfermedades mucho más graves y que pueden poner en peligro la vida, como la fascitis necrotizante (generalmente denominada “la bacteria carnívora”) y el síndrome de shock tóxico estreptocócico (STSS, por sus siglas en inglés). Además, las personas pueden portar estreptococos del grupo A en la garganta o en la piel sin presentar síntoma alguno de la enfermedad.
Sobre esto la bacteria come carne produce:
Fascitis necrotizante, es una infección poco común y a menudo de difícil diagnóstico en estadio temprano, que se asocia a toxicidad sistémica, que tiene un curso fulminante y una alta tasa de mortalidad de alrededor 33-60%. Su pronóstico depende de su temprano reconocimiento y de un régimen de vigorosa resucitación, soporte nutricional, antibiótico de amplio espectro y de un agresivo debridamiento con mandatorias reexploraciones, las cuales son cruciales en el tratamiento de los pacientes. Fascitis necrotizante es una infección de la fascia superficial y de los tejido blandos profundo que envuelve la hendidura facial entre el tejido subcutáneo y la fascia situada encima del músculo, que afecta secundariamente la piel, respetando la fascia profunda y el músculo.





9. SARM (Staphylococo aureus resistente a meticilina)
El SARM (Staphylococcus aureus resistente a meticilina ) es una cepa de la bacteria Staphylococcus aureus (S. aureus), un tipo común de bacteria que normalmente vive en la piel y algunas veces en las fosas nasales de personas sanas. SARM se refiere a las cepas de S. aureus que no responden a algunos de los antibióticos utilizados para tratar infecciones por estafilococos. Las bacterias pueden causar infección cuando ingresan al cuerpo a través de una cortadura, una úlcera, una sonda o un tubo de respiración. La infección puede ser menor y local (por ejemplo, un grano) o puede ser más seria (compromiso del corazón, la sangre o los huesos). Las infecciones graves por estafilococos son más frecuentes en personas con sistemas inmunitarios débiles, lo cual abarca pacientes que se encuentran en hospitales y centros médicos de cuidados a largo plazo, al igual que aquellos que reciben diálisis renal.



8. Virus del Nilo Occidental.
El virus del Nilo occidental (VNO) es una enfermedad infecciosa que apareció por primera vez en los Estados Unidos en 1999. Los mosquitos infectados diseminaron el virus que la causa. Las personas que contraen VNO no suelen tener síntomas o presentan síntomas leves. Los pacientes que sí los presentan tienen fiebre, dolor de cabeza, dolores de cuerpo, erupción cutánea o ganglios linfáticos inflamados. Sin embargo, si el virus entra al cerebro puede ser mortal. Puede causar una inflamación del cerebro llamada encefalitis o inflamación del tejido que rodea el cerebro y la médula espinal, llamada meningitis. Las personas mayores tienen mayor riesgo. No existen vacunas o tratamientos específicos para la enfermedad por VNO entre los humanos. La mejor manera de evitar el VNO es evitar las picaduras de mosquitos.




7. Plamodium falciparum.
Plasmodium falciparum es un protozoo parásito, una de las especies del género Plasmodium que causa malaria en humanos. Es transmitida por mosquitos Anopheles. Se pueden observar diferentes fases evolutivas, en el mosquito Anopheles (donde se reproduce el parásito), en el interior de los hepatocitos y en el interior de los glóbulos rojos del hospedador humano. P. falciparum transmite la forma más peligrosa de malaria con los índices más altos de complicaciones y mortalidad, productor del 80% de todas las infecciones de malaria y 90% de las muertes por la enfermedad.





6. Virus de la Influenza
Hay tres tipos de virus de influenza: A, B y C. Los virus de influenza A y B causan epidemias de temporada de la enfermedad casi todos los inviernos. La aparición de un nuevo y muy distinto virus que contagie la influenza en las personas puede causar una pandemia de influenza. Las infecciones con virus de influenza tipo C causan enfermedades respiratorias leves y no se cree que puedan causar epidemias. Los virus de influenza A se dividen en subtipos según dos proteínas de la superficie del viurs: la hemaglutinina (H) y la neurominidasa (N). Hay 16 subtipos diferentes de hemaglutinina y 9 subtipos diferentes de neuromidasa. Los virus de influenza A pueden dividirse en diferentes cepas. Los subtipos actuales de virus de influenza A que se detectan en las personas son A (H1N1) y A (H3N2). En la primavera de 2009, surgió un nuevo virus de influenza A (H1N1) que comenzó a causar enfermedades en las personas. Este virus es muy distinto al virus común de la influenza A (H1N1) y ha causado una pandemia de influenza en más de 40 años.
Los virus de la influenza B no se dividen en subtipos. Estos virus también pueden dividirse en diferentes cepas.
Parece inofensiva. Muchos la hemos sufrido más de una vez en nuestra vida, pero este virus puede matar y algunas cepas son extremadamente letales. Es extremadamente contagiosa. Se transmite fácilmente de manera directa o indirecta. Cada año a nivel mundial afecta a entre 3 y 5 millones de personas, de las cuales medio millón muere. La peor pandemia del mundo fue la gripe Española donde 50 millones de personas murieron. Muta rápidamente por la que las vacunas pierden vigencia rápidamente.



5. Bacillus anthrancis
Bacteria que causa la enfermedad conocida como Ántrax. En el 2001 fue usado en los estados unidos como arma biológica a través de sobres de correo. 22 personas contrajeron la bacteria y 5 murieron. Enfermedad muy poco frecuente pero su tasa de mortalidad es de un 90% si no es tratado antes de 48 horas. Es por ello que es catalogado como agente infeccioso de categoría A, es decir tiene el potencial para producir un desastre humano mundial. También puede transmitirse por el ganado, ovejas, vacas en donde el virus reside en forma natural. La bacteria produce toxinas que destruyen los vasos sanguíneos y provocan la muerte por pérdida de sangre.





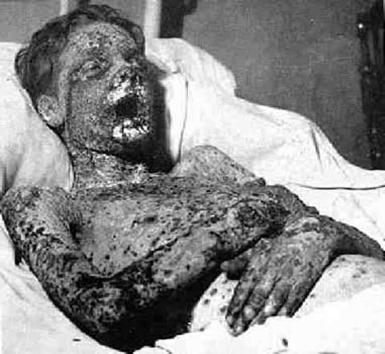
4. Virus Variola
Virus de la viruela, enfermedad de largo periodo de incubación. Se transmite fácilmente por inhalación o contacto directo con personas u objetos infectados. Produjo 500 millones de muertes en el mundo en el siglo XX. Su tasa de mortalidad esta entre 90 y 100%. Enfermedad actualmente erradicada, solo existe en dos laboratorios en el mundo. De caer en malas manos y ser utilizado como arma biológica provocaría un inevitable desastre.



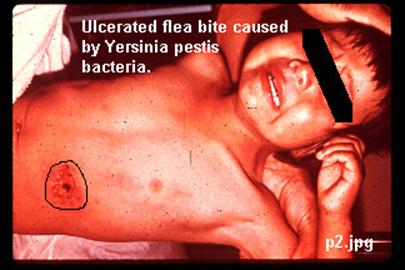
3. Yersinia pestis
Bacteria que produce la enfermedad llamada peste bubónica. En el siglo XIV la enfermedad acabo con 75 millones de vidas. Actualmente mata a ente 1000 y 2000 personas por año. Puede provocar la muerte en una semana si no se trata. Usan las pulgas como medio de transporte. Ataca los glóbulos blancos y produce toxinas que provocan sangrado de la piel y las mucosas.


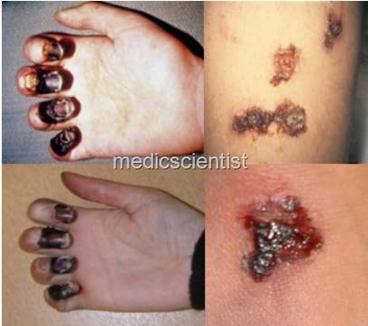
2. Virus de la Inmunodeficiencia
Humana (VIH)
Virus que produce el SIDA. Ha matado a 25 millones de personas desde 1975. Actualmente existen 36 millones de infectados en el mundo. Destruye el sistema inmunológico. El virus ataca a las células que deberían combatirlo y por ello el cuerpo no puede deshacerse de él. Sin defensas, el organismo es presa fácil de cualquier infección y muere. Su largo y asintomático proceso de incubación facilita su contagio y propagación.



-
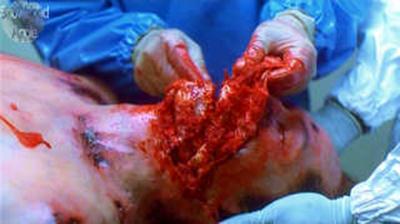
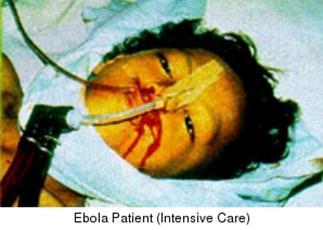
Virus del Ébola.
El virus más letal del planeta, produce la enfermedad “fiebre hemorrágica del ebola”. Tasa de mortalidad de casi 100%. No tiene cura ni existe vacuna. Se transmite por contacto con la sangre o fluidos de animales o humanos infectados. EL virus ataca a todas las células del cuerpo produciendo hemorragias. Satura el flujo sanguíneo produciendo coágulos bloqueando el suministró de sangre a los órganos. En una o dos semanas los órganos colapsan y se produce un sangrado desde cada orificio del cuerpo, incluyendo los de la piel. No se sabe con exactitud si el virus se puede propagar por el aire a través de las vías respiratorias. Al ser altamente contagioso y no existir vacuna ni tratamiento, el virus es considerado como agente infeccioso de categoría A, es decir tiene el potencial para producir un desastre humano mundial.